(記者蔡鳳敏/雲林報導)臺大雲林分院長馬惠明表示,出血性腦中風為國內重大死因之一,出血血量、部位、是否引發腦水腫、水腦,而導致腦壓升高,是決定出血性腦中風病人預後的重要因素。即時正確診斷並進行開顱手術,可有效改善病人預後。開顱手術是依造出血部位和深度來判斷,部分病患以3-4公分的頭部傷口進行微創手術,並透過腦內視鏡,減少手術中腦部周圍組織的破壞,不僅縮短手術的時間,也減少手術失血量。

馬惠明院長指出,出血性腦中風的微創手術,在這15年來的臨床和研究方面,臺大雲林分院作為起點,開始蓬勃發展。未來期望藉由多方面資源整合與創新研究的成果,讓雲林分院能作為雲林地區強大的後盾,也提升區域的醫療的效率,讓患者得到最完善的照顧。

外科部郭律廷主任表示,由於診斷和治療時效在出血性腦中風非常重要,在衛福部的補助及院內大力支持下,本院神經外科,目前正在推動使用人工智慧軟體,協助病患電腦斷層後,出血特徵的判讀,希望能即時提供急診醫師顱內出血位置、大小、腦中線偏移、是否有腦室內出血等資訊,提升照會神經外科的時效。未來若能成功驗證此軟體在顱內出血的應用性,將有機會在醫療資源相對缺乏地區,特別是沒有神經外科醫師值班的醫院,結合病患臨床意識狀態,提供臨床綜合嚴重度計分;這些重要的資訊,可以幫助急診醫師與接受轉診醫院之神經外科醫師做有效的溝通,同時依手術的緊急程度,使接受轉診的醫院,能及早準備手術室的設備與人力,加速病人轉診,讓病人能及早接受手術,改善預後。
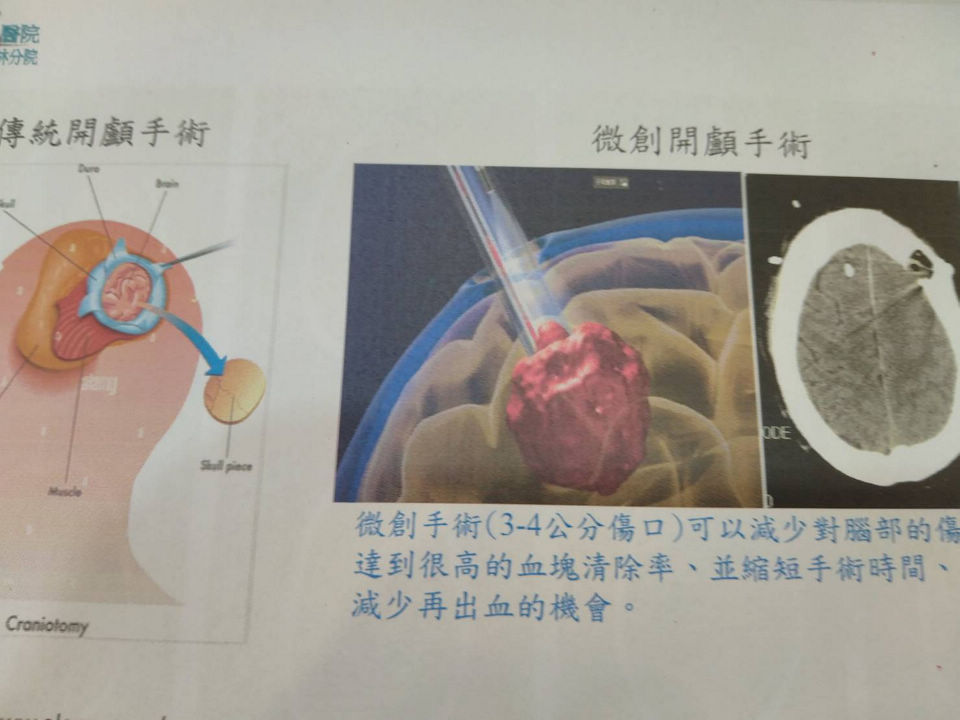
主任郭律廷再次表示,雲林分院於2008年9月進行臺大體系第一台出血性腦中風的微創手術,以3公分長的傷口,成功清除40 cc的腦內出血,透過置放顱內壓監測器,密切監控腦壓,評估後適合微創手術的個案,以相同技術,讓患者能得到最好的治療。隨著體系內醫師的調動,微創技術在台北總院和新竹分院都陸續開始進行。至今,臺大體系內已完成將近500台微創腦中風手術。此技術及在地治療的成果,也在2011年發表於知名國際期刊Neurosurgical Focus (影響因子 4.332),計算至2023年1月為止,在其它研究論文中,引用次數更超過100次,神經外科團隊,撰寫超過十篇的文章發表在國際期刊,最新一篇刊登於Nutrients (影響因子 6.706),是探討中風後營養因子和存活的相關性。
神經外科陳元森主任表示,於2017年8月整合神經內外科、小兒神經科、神經放射科及復健科等專科,成立神經醫學中心,透過跨科合作,讓患者得到完善的整合性照顧,使出血性腦中風的病人,術後能得到最佳的恢復機會。除了院內整合外,在研究方面也和國立雲林科技大學合作,以神經科學相關專題進行深入探討分析。(圖/記者蔡鳳敏攝)



